
Oreillons
Epidémie d’oreillons dans une école
Les données recueillies lors d’un foyer de cas d’oreillons dans une école à Bruxelles ont permis une évaluation de l’efficacité vaccinale et mettent en évidence l’importance d’obtenir une meilleure couverture pour le vaccin RRO.
En Belgique, la vaccination contre les oreillons, introduite en 1980, s’est généralisée en 1985 avec l’emploi systématique du vaccin combiné rougeole-rubéole-oreillons (RRO) administré entre 12 et 15 mois. Une seconde dose de vaccin a été recommandée en 1995 pour les enfants en fin d’école primaire. La couverture vaccinale pour une dose de vaccin est restée voisine de 83 % en Flandres et en Wallonie et elle n’atteint que 75 % à Bruxelles (1) (voir Vax Info n°42). Ces taux restent en dessous de la couverture minimale de 90-95% requise pour le contrôle de la maladie. Des épidémies locales d’oreillons vont donc continuer à surgir. Un grand nombre de cas observés parmi des vaccinés lors d’une épidémie pourrait mettre en doute l’efficacité du vaccin et entraîner des questions de la part du personnel soignant et des parents. A la suite d’un foyer de cas d’oreillons dans une école à Bruxelles, l’efficacité vaccinale du composant anti-oreillons du vaccin RRO a été évaluée.
Méthode
L’efficacité vaccinale a été estimée par une étude rétrospective de cohorte dans une école bruxelloise où plusieurs cas d’oreillons ont été déclarés, par le service de Promotion de la Santé à l’Ecole (PSE), à l’Inspection d’Hygiène de la Commission Communautaire Commune de Bruxelles-Capitale (CCC) durant les mois de septembre, octobre et novembre 2003. La notification des cas d’oreillons était basée sur un diagnostic clinique. Le service PSE a déclaré les cas rétrospectivement à partir d’informations recueillies par les enseignants de toutes les classes de l’école. Ces information sont été vérifiées dans la mesure du possible auprès des médecins traitants qui ont reçu un questionnaire pour la collecte de données épidémiologiques,y compris les signes cliniques. Les non-répondants ont été contactés par la suite à deux reprises. Les enfants ayant été absents au moins un jour pour cause de maladie pendant la période concernée ont également reçu un questionnaire à remplir par le médecin traitant ou, à défaut, par les parents, pour retrouver des cas non rapportés.
Le diagnostic d’oreillons a été retenu sur base de la définition suivante : tableau clinique se caractérisant par l’apparition brutale d’une tuméfaction unilatérale ou bilatérale, douloureuse et spontanément résolutive de la glande parotide ou d’une autre glande salivaire, durant plus de deux jours et sans autre cause apparente.
L’état vaccinal de tous les enfants de l’école a été vérifié à partir de la carte de vaccination ou des informations du dossier médical du service PSE. Le type de vaccin RRO administré n’était pas systématiquement enregistré sur les cartes de vaccination.
L’efficacité vaccinale (VE) a été déterminée en utilisant la formule standard : VE (%) = ((ARU – ARV)/ARU) x 100, où ARU (“attack rate unvaccinated”) est le taux d’attaque dans le groupe des non-vaccinés et ARV (“attack ratevaccinated”) le taux d’attaque dans le groupe des vaccinés. Les enfants pour lesquels le statut vaccinal était inconn uont été écartés pour le calcul de la VE. Les intervalles de confiance (IC) ont été calculés avec Epi-Info 6.
Résultats
De septembre à fin novembre 2003, 22 cas suspects d’oreillons ont été rapportés par le Service PSE. Onze questionnaires avec les données épidémiologiques ont été renvoyés, 10 par le médecin traitant et un par les parents. Parmi les 11 cas où le questionnaire a été rempli, les signes cliniques ne correspondaient pas à la définition d’oreillons dans 4 cas (36,4%). Il s’agissait d’une affection dentaire ou d’une otite. Les 11 autres cas sans réponse ont été considérés comme des cas d’oreillons évidents (voir plus bas “discussion”). Un total de 64 absences pour maladie a été observé pendant cette période d’épidémie d’oreillons. Le questionnaire avec les signes cliniques a été renvoyé pour 22 enfants. Pour 2 enfants, les signes cliniques correspondaient à la définition de cas des oreillons (voir Tableau 1).
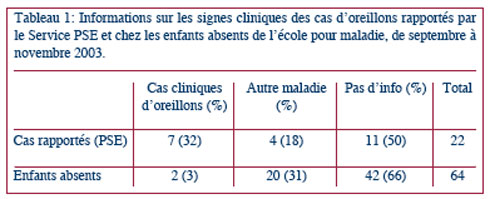
Au total, 20 cas d’oreillons ont donc été pris en compte. Un seul cas a été confirmé au laboratoire. Les enfants étaient âgés de 5 à 13 ans, la médiane étant de 9 ans. L’école comptant 313 élèves, le taux d’attaque lors de cette épidémie était de 6,4%.
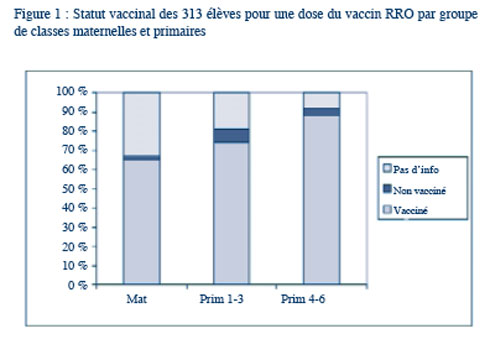
Le statut vaccinal a pu être vérifié pour 251 (80,2%) des 313 élèves. La couverture vaccinale pour une dose du vaccin est de 94,8% pour les élèves disposant d’une carte de vaccination et de 76,0% si on considère que tous les enfants n’ayant pas de carte de vaccination sont non vaccinés. L’information sur le statut vaccinal est davantage disponible pour les enfants plus âgés (Figure 1). Parmi les 20 enfants qui ont présenté les oreillons, 13 cas (65%) étaient vaccinés et 7 cas (35%) n’avaient pas été vaccinés. Le nombre de cas d’oreillons parmi les enfants vaccinés augmente en fonction du nombre d’années écoulées depuis le moment de vaccination (Figure 2).
L’efficacité vaccinale globale a été estimée à 89,9% (IC 95% : 79,0-95,1). Bien que de façon statistiquement non significative, l’efficacité tend à diminuer avec l’âge.

Discussion
Le calcul de l’efficacité d’un vaccin est surtout dépendant de la minutie du relevé du statut vaccinal et de la précision du diagnostic de la maladie.
Contrairement à ce qui est généralement attendu (perte d’information sur le statut vaccinal au cours des années), les données sur l’état vaccinal étaient davantage disponibles pour les enfants plus âgés. Ceci s’explique probablement par le fait que, chez les élèves qui fréquentent la même école depuis plusieurs années, le service PSE a eu plus de temps pour encourager les parents à apporter la carte de vaccination.
Le diagnostic clinique d’oreillons est généralement facile et sa valeur prédictive positive a tendance à augmenter lors d’une épidémie. La difficulté de l’étude présentée ici réside dans la fiabilité de la notification rétrospective, par un personnel non médical, ce qui peut avoir entraîné un biais de classification. Les 11 cas pour lesquels l’information n’a pas pu être contrôlée ont été considérés comme étant des cas d’oreillons, même s’il est possible que certains cas aient été mal diagnostiqués. Cependant la notification d’autres maladies comme cas d’oreillons aurait plutôt comme effet d’égaliser les taux d’attaque dans les 2 groupes, vaccinés et non-vaccinés. Ceci entraînerait une sous-estimation de l’efficacité vaccinale. Vu le taux d’attaque global relativement élevé, l’exposition a été considérée comme étant égale pour les vaccinés et les non vaccinés. Si on considère que, à priori, les enfants vaccinés ont une plus grande probabilité d’être vus par un médecin que les enfants malades non vaccinés, la VE serait surestimée. Ce biais a été contrôlé partiellement par l’envoi d’un questionnaire aux parents d’enfants absents pendant la période de l’épidémie, et n’ayant pas consulté un médecin.
Le taux d’efficacité vaccinale de 90% observé ici est nettement supérieur à celui rapporté (64%) dans un milieu scolaire à Bruges (2,3) (voir Vax Info n°38). L’étude à Bruges montre une diminution de l’efficacité vaccinale lorsque le délai après la vaccination augmente, ce qui est également observé ici. Ceci tend à montrer que les échecs secondaires dus à la disparition des anticorps jouent un rôle plus important que les échecs primaires dus à l’absence de réponse à la vaccination. En effet, l’efficacité du vaccin contre les oreillons est estimée à 95% dans les études préliminaires à l’enregistrement, mais séroconversion n’est pas synonyme de séroprotection comme l’a montré l’inefficacité totale de la souche vaccinale Rubini utilisée en Suisse (4). L’étude de Bruges donne une efficacité vaccinale de 64% et une publication londonienne récente comprenant des enfants âgés de 1 à 18 ans et des cas contrôles (5) arrive au même résultat : 64% après une dose et 88% après deux doses de RRO.
Conclusion
Malgré les limites de l’étude, les résultats montrent que, faute d’une couverture suffisante, une immunité de groupe contre les oreillons n’est pas atteinte dans notre pays. Le virus sauvage continue à circuler. En raison de la perte progressive de l’immunité, les épidémies locales surviennent principalement chez les enfants en fin d’école primaire et vont probablement survenir chez des adolescents et de jeunes adultes vaccinés depuis 15 à 20 ans.
Pour la pratique
Il est impératif d’assurer une meilleure couverture du vaccin RRO, tant pour la première que la seconde dose, en ne négligeant aucune opportunité de vérifier le statut vaccinal des enfants et de réaliser les vaccinations de rattrapage de la première comme de la seconde dose. On obtiendra ainsi une immunité de groupe qui empêchera la circulation du virus.
Institut Scientifique de Santé Publique
Section Epidémiologie
Nous tenons à remercier le Professeur Jacques Senterre, le Dr Henry et Mme Walraevens du service PSE du Centre Héliport à Bruxelles pour leur participation.
Références :
1. Swennen B, Robert E. Couverture vaccinale des enfants de 18 à 24 mois en Wallonie. Vax Info 42 (2005):1-4.
2. Vandermeulen C, Roelants M, Vermoere M, Rosseeuw K, Goubau P, Hoppenbrouwers K. Outbreak of mumps in a vaccinated child population : a question of vaccine failure ? Vaccine 22 (2004):2713-2716.
3. Vandermeulen C, Rosseeuw K, Vermoere M, Roelants M, Goubau P, Hoppenbrouwers K. Vax Info 38 (2004):6-8.
4. Chamot E, Toscani L. Egger P. Germann D. Bourquin C. Estimation of the efficacy of the three strains of mumps vaccinesduring an epidemic of mumps in hte Geneva canton. Revue d’Epidémiologie et de Santé Publique 46 (1998):100-107.
5. Harling R, White JM, Ramsey ME, Macsween KF, van den Bosch C. The effectiveness of the mumps component of the MMR vaccine : a case control study. Vaccine 23 (2005) : 4070-4074.
Rechercher
Abonnez-vous à la newsletter
 Vax Info
Vax Info Persistance d’un risque épidémique
Persistance d’un risque épidémique