
Bof
Bof-epidemie in een goed gevaccineerde populatie van schoolgaande kinderen
In het schooljaar 1995/1996 deed zich in de streek van Brugge een epidemie van bof voor in 7 verschillende scholen van het lager onderwijs. De dynamiek van deze epidemie en de relatie tussen vaccinatiestatus en infectierisico werden bestudeerd. Alhoewel het een epidemie betreft die bijna 10 jaar geleden plaatsvond, zijn de resultaten ervan nog erg actueel. De studie legt immers een aantal mechanismen bloot die kunnen verklaren waarom, ondanks een relatief hoge vaccinatiegraad, ook nog anno 2004 bofepidemieën voorkomen in België.
Voorafgaand aan de systematische vaccinatie was bof een infectieziekte die vooral voorkwam bij kinderen in de leeftijdsgroep van 5 tot 9 jaar. Het eerste bofvaccin kreeg in België zijn licentie in 1967, maar een algemene aanbeveling tot gebruik bij jongens op de leeftijd van 15 maanden kwam er pas in 1980. Sinds 1985, met het veralgemeende gebruik van het trivalente mazelen-bof-rubella-(MBR)- vaccin bij jongens als meisjes (15 maanden), heeft de vaccinatie tegen bof ingang gevonden in de Belgische bevolking. Sinds 1995 geldt ook de aanbeveling voor een MBR- herhalingsinenting bij zowel jongens en meisjes op de leeftijd van 11 jaar (5e leerjaar in Vlaanderen). V an 1985 tot 1992 werd hoofdzakelijk het Pluserix®-vaccin met de Urabe-stam (bof) gebruikt. Sinds 1992 worden alleen nog vaccins gebruikt die de Jeryl Lynn-stam bevatten (MMR-Vax® of Priorix®). In de jaren volgend op de systematische vaccinatie noteerde men een scherpe daling van het aantal bofgevallen in België (1).
Kleinere epidemieën van bof in populaties van schoolkinderen bleven zich echter regelmatig voordoen. Ook in andere landen waar slechts 1 dosis van het bof- of trivalente MBR-vaccin gegeven werd, werd men met epidemieën geconfronteerd (2-4). Zowel het primair falen (d.w.z. het niet ontwikkelen van een beschermende antistoftiter na vaccinatie) als het secundair falen (d.w.z. het langzaam verdwijnen van beschermende antistoftiters) van het vaccin werden naar voor geschoven als mogelijke hypothesen voor deze epidemieën in het buitenland.
Methoden: onderzoek naar de epidemie
De studiepopulatie omvatte alle kinderen van 7 kleuter- en lagere scholen die minimum 1 bofgeval meldden tussen 01/09/1995 en 30/06/1996 bij het toenmalige Medisch Schooltoezicht van Brugge. Het onderzoek werd gevoerd door middel van een retrospectieve enquête (juni 1996) waarin ouders over hun kinderen bevraagd werden naar het doormaken van bof (recent, vroeger of niet), symptomen en ziektelast, mogelijke contacten met bofgevallen en vaccinatiegegevens. Alle vaccinatiegegevens werden vergeleken met de informatie die terug te vinden was in de dossiers van het Medisch Schooltoezicht. De gehanteerde gevalsdefinitie was conform de CDC- richtlijnen en gedefinieerd als elke ziekte met een uni- of bilaterale zwelling van de parotisklier of andere speekselklieren, gedurende minimum 2 dagen en zonder andere gekende oorzaak (5). Deze definitie, in combinatie met het epidemisch karakter van de parotiszwelling en de serologische bevestiging van enkele gevallen, wordt beschouwd als zeer suggestief voor bof.
De doeltreffendheid van het vaccin werd berekend zoals beschreven door Orenstein et al (6).
Resultaten [1]
Tussen november 1995 en juni 1996 hadden 105 (5.7%) kinderen op basis van hoger vermelde definitie, een bofinfectie doorgemaakt. V oor 12 kinderen was een serologische bevestiging van recente bofinfectie beschikbaar. Bij 2 kinderen deden zich ernstige verwikkelingen voor: 1 gevaccineerd kind ontwikkelde orchitis en meningitis, en 1 ongevaccineerd kind ontwikkelde een blijvende unilaterale doofheid.
Zevenenveertig kinderen hadden in het verleden reeds bof doorgemaakt.
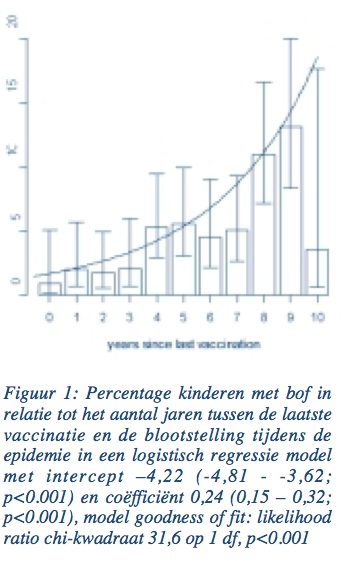
Voor de berekening van de Odds Ratio (OR), als maatstaf voor het bofinfectierisico, werden de 16 kinderen zonder exacte vaccinatie- gegevens en de 47 kinderen die reeds bof doormaakten vóór de start van het schooljaar geweerd. In de overblij- vende groep ontwikkelden 85 van 1641 (5,2%) gevaccineerde kinderen bof. In de groep van niet-gevaccineerde kinderen ontwikkelden 20 van 139 kinderen (14,4%) bof. De OR om bof te krijgen voor een gevaccineerd kind versus een ongevaccineerd kind was 0,33 (95% CI: 0,19 – 0,55). Op basis van deze cijfers bedroeg de algemene efficaciteit van het bofvaccin in deze epidemie 64,0% (95% CI: 43,2 – 77,2). Opmerkelijk was dat de proportie van gevaccineerde kinderen die bof doormaakten over het algemeen toenam naarmate het tijdsinterval tussen vaccinatie en contact met het wilde bofvirus groter was (Figuur 1).
Discussie
De studie van een epidemie van een infectieziekte waartegen gevaccineerd wordt is belangrijk om verschillende redenen. Enerzijds wil men de onderliggende oorzaken van deze epidemie blootleggen. Anderzijds beoogt men de verkeerde indruk bij het publiek te vermijden dat vaccinatie niet efficiënt is omdat een groter aantal gevaccineerden dan niet-gevaccineerden tijdens een epidemie de ziekte zal doormaken.
1. Mogelijke oorzaken van de epidemie in Brugge
a. Te lage vaccinatiegraad
Bof is een infectieziekte die nog nauwelijks voorkomt in goed gevaccineerde populaties. In 1990 stelden Anderson en zijn collega’ s dat een vaccinatiegraad van 90-92% met één MBR-vaccin op de leeftijd van 2 jaar voldoende zou zijn om de circulatie van het bofvirus te voorkomen (7). De MBR-vaccinatiegraad bij kinderen van 2 jaar bedroeg in 1999 in Vlaanderen slechts 83,4%, en bleef in West-Vlaanderen zelfs beperkt tot 79,8% (8). Alhoewel de algemene vaccinatiegraad in de bestudeerde Brugse populatie relatief hoog was (91,8%), is het zeer aannemelijk dat op het moment van de epidemie het wilde bofvirus in de omgeving van Brugge nog circuleerde. De infectiedruk die hiermee gepaard gaat kan minstens gedeeltelijk verklaren waarom zelfs in scholen met een hoge vaccinatiegraad een epidemie mogelijk was.
b. Vaccinfalen
De efficaciteit van het levend afgezwakt bofvaccin, zoals gemeten in studies voorafgaand aan de licentie, werd geraamd op 95% (9). In verschillende andere rapporten van bofepidemieën varieerde de efficaciteit van het vaccin echter tussen 61 en 91% (2-4, 9). In onze studie bedroeg de geschatte efficaciteit slechts 64%, waarbij het opviel dat deze afnam naarmate het interval tussen vaccinatie en blootstelling vergrootte. De berekening van de efficaciteit van een vaccin in een epidemie wordt bepaald door verschillende factoren: (i) de gevalsdefinitie die gehanteerd wordt; (ii) de mate waarin serologische of cultuurbevestiging wordt verkregen; (iii) de betrouwbaarheid en volle- digheid van de vaccinatiegegevens; (iv) de mate waarin alle subjecten van de studiepopulatie gelijkmatig werden blootgesteld aan infectie en de wijze van contact tussen de individuen. V ooral de betrouwbaarheid van de gerapporteerde ziekte-incidentie en de accuraatheid van de vaccinatie- gegevens spelen een doorslaggevende rol in de berekening van de efficaciteit van een vaccin (10). In deze studie werd de meest gangbare gevalsdefinitie gebruikt, zoals aanbevolen door de CDC.
Bovendien was er voor 11,4% van de kinderen met bof een serologische bevestiging voorhanden. Alle vaccina- tiegegevens werden vergeleken met de gegevens in het medisch dossier van de schoolarts en bovendien door de onderzoekers zelf nog op accuraatheid gecontroleerd. Tenslotte maakt de relatief hoge incidentie van bof in de studiepopulatie (5,7%) aannemelijk dat er sprake was van een gelijkmatige blootstelling tussen gevaccineerde en niet-gevaccineerde kinderen.
De lage efficaciteit van het vaccin suggereert dat naar alle waarschijn- lijkheid niet alleen primair vaccinfalen een rol speelt, maar dat ook het verdwijnen van de antistoffen of secundair vaccinfalen hiervoor mede verantwoordelijk is.
Dit laatste wordt bevestigd door de vaststelling dat het risico om bof door te maken in deze studie groter wordt naarmate het tijdsinterval tussen de eerste vaccinatie en de blootstelling toeneemt. In 2 andere studies over bofepidemieën in goed gevaccineerde populaties werd de rol van secundair vaccinfalen onderzocht, maar kon met de beschikbare gegevens niet bevestigd worden dat dit een rol van betekenis zou spelen (2, 3).
c. Vaccinatieschema
Het Belgische vaccinatieschema bestaat momenteel uit 2 dosissen van het trivalente MBR-vaccin, waarbij de eerste dosis toegediend wordt op de leeftijd van 12 maanden en de 2de dosis op 11-jarige leeftijd. Bofepidemieën in België komen hoofdzakelijk op lagere schoolleeftijd voor. Het interval tussen beide dosissen is mogelijk te breed om, in een populatie waar de vaccinatiegraad niet optimaal is, de circulatie van het virus te verhinderen (11). Het vervroegen van de 2de dosis van het MBR-vaccin naar de leeftijd van 4 of 6 jaar heeft verschillende voordelen: (i) de kans om een vatbare populatie op te bouwen verkleint; en (ii) bij vaccinatie op jongere leeftijd wordt over het algemeen een hogere vaccinatiegraad bereikt (12). Dit leidt potentieel tot een betere controle van zowel mazelen als bof als ziekte binnen een populatie. In de meeste geïndustrialiseerde landen wordt momenteel de 2de dosis van het MBR-vaccin op de leeftijd van 4 tot 6 jaar toegediend. In ons land zou deze vaccinatie kunnen voorzien worden in het eerste leerjaar, in combinatie met de herhalingsinenting tegen tetanus, difterie, kinkhoest en polio.
2. Mogelijk verkeerde indrukken bij ouders wegwerken
Zoals vaak het geval is bij epidemie in populaties waarin systematische vaccinatie gebeurt, is ook in onze studie het aantal bofgevallen bij gevaccineerde kinderen in absolute cijfers groter dan bij de niet-gevaccineerde groep. Dit wekte bij de ouders de indruk dat de vaccinatie tegen bof niet effectief is. De studie toont echter aan dat, in vergelijking met de gevaccineerden, de relatieve kans om bof te krijgen 3x zo groot was voor de kinderen die niet gevaccineerd waren. Ondanks het feit dat bof over het algemeen beschouwd wordt als een milde, zelflimiterende ziekte met weinig verwikkelingen, tonen alle economische evaluaties aan dat vaccinatie tegen bof een zeer kosten- effectieve operatie is, zeker indien gebruik gemaakt wordt van het trivalente MBR-vaccin (13).
Besluit
Het onderzoek naar de oorzaken van deze beperkte epidemie in Brugse scholen benadrukt het algemene belang van een hoge vaccinatiegraad in de hele bevolking teneinde de circulatie van wilde virussen te voorkomen. De effecten van het mogelijke secundair vaccinfalen zouden kunnen opgevangen worden door een verlaging van de leeftijd waarop de tweede dosis van het vaccin wordt toegediend.
Voor de praktijk
Een huisarts of pediater die bij een kind geconfronteerd wordt met een eerste geval van een infectieziekte die door vaccinatie kan voorkomen worden, zou minstens een serologische bevestiging moeten nastreven. Deze informatie is belangrijk ten behoeve van het profylactisch beleid.
Los van de huidige aanbeveling om de 2de dosis van het MBR-vaccin toe te dienen op 11-12- jarige leeftijd, kan men omwille van de epidemie-controle van bof of mazelen, de toediening van de 2de dosis van het MBR-vaccin op jongere leeftijd aanbevelen.
Marijke Vermoere, Roelants Mathieu *,
Patrick Goubau, Karel Hoppenbrouwers *.
* Dienst Jeugdgezondheidszorg, K.U.Leuven VLCB Brugge(n) Laboratoire Référence du Sida, UCL
Bronnen : op aanvraag verkrijgbaar
[1] In totaal werden 1843 vragenlijsten verzameld van 2204 leerlingen (83.6% van de totale studiepopulatie; 47.6% jongens). Volledige vaccinatiegegevens werden bekomen voor 1825 leerlingen (99% van de verkregen formulieren). De algemene vaccinatiegraad (minimum 1 dosis MBR) vóór de epidemie bedroeg 91,8% (n=1675) en steeg, dankzij aanvullende vaccinatie door de schoolarts, tot 94,1% op 30 juni 1996.
Zoeken
Abonneer u op de nieuwsbrief
 Vax Info
Vax Info Nog altijd risico op epidemieën
Nog altijd risico op epidemieën